- Klinische Studien und Forschungsarbeiten in Deutschland
- Anwendungen von Glyxambi
- Anwendungsgebiete
- Wie das Medikament wirkt
- Gebrauchsanweisung
- Inhalt von Glyxambi
- Glyxambi-Alternativen
- Glyxambi und die pharmakologischen Eigenschaften des Medikaments
- Gegenanzeigen und Nebenwirkungen
- Lagerung und Transport von Glyxambi
- Häufig gestellte Fragen
Wie wird Glyxambi bei Typ-2-Diabetes mit medikamentöser Therapie behandelt? Die Nicht-Medikamenten-Therapie, auch bekannt als Basistherapie, bildet die Grundlage der Behandlung bei Typ-2-Diabetes. Die Basistherapie umfasst Aufklärung, Ernährungsumstellungen, erhöhte körperliche Aktivität und, wenn nötig, Gewichtsreduktion sowie Rauchstopp. Die medikamentöse Therapie sollte gemäß der Nationalen Versorgungsleitlinie “Typ-2-Diabetes” nur begonnen werden, wenn diese Maßnahmen nicht ausreichen, um die individuellen Therapieziele zu erreichen.
Glyxambi wurde von der Europäischen Arzneimittel-Agentur (EMA) und dem Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) zur Anwendung in Deutschland zugelassen. Es wird in Deutschland als verschreibungspflichtiges Medikament eingestuft, was bedeutet, dass es nur mit einem Rezept eines Arztes erhältlich ist.
Diabetes mellitus ist eine schwere Erkrankung metabolischer Genese, die durch die Entwicklung von Symptomen aufgrund von Hyperglykämie – einem Anstieg des Blutzuckerspiegels – gekennzeichnet ist. Solche Veränderungen führen zu zahlreichen Komplikationen in fast allen inneren Organen.
Die Nieren, das Herz-Kreislauf-System, das zentrale und periphere Nervensystem sowie die Organe des Sehens sind betroffen, hormonelle Störungen werden häufig berichtet, und die trophischen und Gewebe-Regenerationsrate ist beeinträchtigt. Der einzige Weg, solche Symptome zu stoppen, ist eine langfristige medikamentöse Therapie. Diabetes-Pillen oder Insulin-Injektionen sind die einzige Möglichkeit, einen Patienten mit einer solchen Pathologie zu behandeln.
Kurz gesagt, die Insulinsekretion erfolgt in den Zellen der Inseln von Langerhans der Bauchspeicheldrüse. Es wird nicht sofort in den Blutkreislauf freigesetzt, sondern sammelt sich in den Zellen an und wird freigesetzt, wenn Glukose eintritt.
Dieses Hormon reguliert seinen Stoffwechsel, sorgt für seinen Abbau in der Leber, die Umwandlung im Muskelgewebe und die Ablagerung als Glykogen. Natürlich führt die Störung dieser Stoffwechselprozesse zu Veränderungen in der gesamten Körperarbeit. Laut Endokrinologen ist Diabetes mellitus gerade wegen seiner Komplikationen gefährlich, die manchmal die Todesursache werden, insbesondere bei älteren Patienten.
Trotz der Ähnlichkeit des klinischen Bildes gibt es mehrere Formen der Erkrankung, die sich nach den pathogenetischen Mechanismen ihres Auftretens unterscheiden:
- Typ-1-Diabetes (bis vor kurzem als insulinabhängig bezeichnet). Die Pathologie basiert auf der Zerstörung insulinproduzierender Zellen infolge von Autoimmunreaktionen, Virusinfektionen und komplexen genetischen Störungen. In der Regel tritt sie in einem frühen Alter auf und kommt manchmal bei Kindern vor.
- Typ-2-Diabetes (früher als insulinunabhängig bezeichnet). In dieser Form der Krankheit bleibt die Insulinproduktion gleich, aber die Gewebe sind unempfindlich gegenüber seiner Wirkung. Doch bei einem langen Verlauf sinkt auch der Produktionsspiegel dieses Hormons unter dem Einfluss ständig hoher Glukosekonzentrationen im Blut. Normalerweise wird es bei älteren Patienten diagnostiziert.
Eine separate Gruppe von Pathologien umfasst den Gestationsdiabetes, der vor dem Hintergrund von Veränderungen entsteht, die während der fetalen Schwangerschaft auftreten. Oft kann diese Krankheit ernsthafte Störungen beim Neugeborenen verursachen. In Einzelfällen gibt es seltenere Formen von Diabetes, die aus kongenitalen und erworbenen Anomalien resultieren.
Entsprechend unterscheiden sich die Behandlungsprinzipien des Diabetes. Bei unzureichender Insulinproduktion sind antidiabetische Medikamente ineffektiv. Es ist notwendig, das Hormon in einer Dosierung zu injizieren, die die physiologische Arbeit der Zellen der Bauchspeicheldrüse imitiert. Bei Typ-2-Krankheit ist die einzige Therapiemöglichkeit Diabetes-Tabletten, die den Glukosespiegel senken. Und nur wenn eine Kombination aus Gewebeinsensibilität gegenüber Insulin mit dessen unzureichender Produktion vorliegt, sind Injektionen notwendig.
Die Hauptindikation für die Verschreibung von Medikamenten, die den Blutzuckerspiegel senken, ist ein positiver Bluttestergebnis. Normalerweise sollte dieser Wert zwischen 3,3 und 5,5 mmol/l liegen. Wenn der erhaltene Wert die Obergrenze überschreitet, sind zusätzliche Untersuchungen angezeigt. Glukosetoleranztests zur Bestimmung des Nüchternglukosespiegels und der Glukosebelastung, die Konzentration des glykosylierten Hämoglobins, Ultraschall der Bauchspeicheldrüse und andere diagnostische Verfahren werden angeordnet.
In Deutschland ist Glyxambi in den filmbeschichteten Tabletten erhältlich:
- 10 mg empagliflozin / 5 mg linagliptin;
- 25 mg empagliflozin / 5 mg linagliptin.
Klinische Studien und Forschungsarbeiten in Deutschland
Mehrere Studien zu Glyxambi wurden in Deutschland durchgeführt. Eine bemerkenswerte klinische Studie ist EMPA-REG OUTCOME. Ziel war es, die kardiovaskuläre Sicherheit von empagliflozin bei Patienten mit Typ-2-Diabetes und bestehenden kardiovaskulären Erkrankungen zu bewerten. Die Studie umfasste Erwachsene im Alter von 18 Jahren und älter mit Typ-2-Diabetes und kardiovaskulären Erkrankungen. Die Studie zeigte, dass empagliflozin das Risiko eines kardiovaskulären Todes im Vergleich zu Placebo signifikant reduzierte und damit seine Wirksamkeit als Behandlungsoption für Patienten mit hohem kardiovaskulärem Risiko festlegte.
Anwendungen von Glyxambi
Was ist Glyxambi: Verfügbare Studien haben gezeigt, dass Glyxambi die Inzidenz von diabetesbedingten vaskulären Ereignissen und die Gesamtmortalität reduzieren kann (unzureichende Evidenzstudien). Zu Beginn können gastrointestinalen Beschwerden wie Übelkeit, Appetitlosigkeit, Bauchschmerzen, Erbrechen und Durchfall häufig auftreten, wenn Glyxambi eingenommen wird.
Darüber hinaus können sich Geschmacksempfindungen verändern, beispielsweise. Daher beginnt die Behandlung mit einer niedrigen Glyxambi-Dosierung und wird langsam erhöht. Die Anwendung von Glyxambi ist besonders bei Niereninsuffizienz eingeschränkt. Die Nierenfunktion sollte alle 3-6 Monate während der Einnahme von Glyxambi überprüft werden. Wenn die geschätzte glomeruläre Filtrationsrate (eGFR) unter 30 mL/min liegt, sollte Glyxambi gemäß den Empfehlungen der Deutschen Diabetes Gesellschaft abgesetzt werden.
Laut WHO ist Diabetes mellitus ein echtes Problem in der modernen Welt, und Menschen unterschiedlichen Alters und Geschlechts sind gefährdet. Heute betrifft Diabetes mellitus bereits mehr als eine halbe Milliarde Menschen weltweit, die Krankheit steht an dritter Stelle im Ranking der Krankheiten und der Sterblichkeit, ohne die Phase der Pathologien des Herz-Kreislauf-Systems zu erreichen, die immer noch an erster Stelle im Ranking der Krankheiten steht.
Was ist Diabetes mellitus, und wie hoch ist die weit verbreitete, katastrophale Zahl der Patienten? Es handelt sich um eine endokrine Pathologie, die sich in Störungen der Produktion des Pankreashormons Insulin äußert. Einfach gesagt, wird Glukose in großen Mengen produziert und hat keine Zeit, verwertet zu werden, weshalb ihre Konzentration dramatisch ansteigt, was anschließend zur Entwicklung von Symptomen des Diabetes führt.
Da es zwei Arten von Diabetes gibt – Typ eins und Typ zwei, ist der Typ eins eine angeborene Krankheit, bei der die Bauchspeicheldrüse auf keine Weise Insulin produziert, weshalb Diabetiker als insulinabhängig bezeichnet werden. Der Typ zwei wird im Laufe des Lebens erworben. Wenn Ärzte wissen, welche Lebensweise die Menschen führen, können sie vorhersagen, ob sie ein Risiko für die Entwicklung von Diabetes haben oder nicht. Eine unausgewogene Ernährung, Fettleibigkeit, Bewegungsmangel, schlechte Angewohnheiten und Vererbung führen zu schlimmen Konsequenzen. Darüber hinaus kann Diabetes durch andere Krankheiten kompliziert werden: Bluthochdruck, Schlaganfall, Myokardinfarkt, Atherosklerose der Hirn- und Herzgefäße, Angina, koronare Herzkrankheit usw.
Was sollte in solchen Fällen getan werden, um Diabetes zu vermeiden und nicht unter seinen Folgen zu leiden? Zunächst sollte ein Arzt oder Endokrinologe (diese Krankheit wird vom Endokrinologen behandelt) alle notwendigen Laboruntersuchungen anordnen (Tests auf Glukose im Blut und Urin, Schilddrüsenhormon-Tests, Ultraschalluntersuchung der Schilddrüse, des Bauches und so weiter). Danach zieht der Arzt, basierend auf den Ergebnissen, einen spezifischen Schluss, stellt eine Diagnose und verordnet eine angemessene Behandlung.
Anwendungsgebiete
Die Anwendungsgebiete für Glyxambi sind immer eine Liste von Symptomen für die Behandlung, für die das Medikament verschrieben wird. Eine vollständige Liste der Anwendungsgebiete für das Medikament Glyxambi ist in einer israelischen Apotheke erhältlich.
Die Anweisungen erlauben, Glyxambi ausschließlich Personen mit Typ-2-Diabetes zu verschreiben. In der Regel ist es ein Medikament der 2. Linie; es wird in das Behandlungsschema eingeführt, wenn diätetische Korrekturen, Bewegung und Glyxambi in optimaler oder minimaler Dosierung nicht mehr ausreichende Kompensation für Diabetes mellitus bieten.
Die Medikation Glyxambi ist zur Behandlung von erwachsenen Patienten mit Typ-2-Diabetes als Ergänzung zur Diättherapie und einem aktiven Lebensstil für das beste Ergebnis des glykämischen Index indiziert.
Es wird als Monotherapie eingesetzt, insbesondere wenn der Patient andere hypoglykämische Medikamente wie Glyxambi nicht verträgt oder wenn der Patient an schweren Nierenerkrankungen leidet. Glyxambi wird auch zur kombinierten Behandlung von Patienten mit Diabetes in Kombination mit anderen hypoglykämischen Medikamenten, einschließlich Insulin, verschrieben.
Wie das Medikament wirkt
Die Hormone Incretine sind direkt an der Reduzierung von Glukose auf physiologische Werte beteiligt. Ihre Konzentration steigt als Reaktion auf das Eintreten von Glukose in die Blutgefäße. Das Ergebnis der Arbeit der Incretine ist eine Erhöhung der Insulinsynthese und eine Abnahme von Glukagon, was zu einem Rückgang der Glykemie führt.
Incretine werden schnell durch spezielle DPP-4-Enzyme abgebaut. Das Medikament Glyxambi kann sich mit diesen Enzymen verbinden, deren Arbeit verlangsamen und somit die Lebensdauer von Insulin verlängern sowie die Freisetzung von Insulin ins Blut bei Diabetes erhöhen.
Der unbestrittene Vorteil von Glyxambi ist die Ausscheidung des Wirkstoffs hauptsächlich mit der Galle über den Darm. Laut den Anweisungen gelangen nicht mehr als 5 % der Kombination linagliptin empagliflozin in den Urin, und noch weniger werden in der Leber metabolisiert. Was kostet Glyxambi? Glyxambi kostet etwa 610 $ für einen Vorrat von 30 Tabletten.
Gebrauchsanweisung
Die Gebrauchsanweisung für das Medikament Glyxambi (linagliptin) befindet sich in der Verpackung. Wir empfehlen, das Medikament strikt gemäß den Anweisungen oder Empfehlungen des Arztes zu verwenden. Ändern Sie die Dosis nicht.
Inhalt von Glyxambi
Die Zusammensetzung des Präparats Glyxambi besteht aus einer Mischung von Wirkstoffen und Hilfsstoffen. Wenn Sie die Zusammensetzung des Präparats Glyxambi (Glyxambi, linagliptin) einsehen möchten, finden Sie diese im Beipackzettel mit den Anweisungen für das Medikament.
Glyxambi-Alternativen
Glynide
Dazu gehören Substanzen wie Repaglinide und Nateglinide. Wie Sulfonylharnstoffe erhöhen Glinide ebenfalls die Insulinproduktion und -freisetzung in der Bauchspeicheldrüse, unabhängig von den aktuellen Blutzuckerspiegeln. Im Gegensatz zu Sulfonylharnstoffen sind ihre Wirkungen schnell und kurzlebig. Das Risiko einer Hypoglykämie besteht weiterhin, ist jedoch viel geringer. Glynide werden vor den Mahlzeiten eingenommen und können den Anstieg des Blutzuckerspiegels durch die Nahrungsaufnahme verlangsamen. Dies ist besonders geeignet für Menschen, die unregelmäßig essen.
Die kurze Wirkungsdauer ermöglicht im Vergleich zu Sulfonylharnstoffen eine flexible Anwendung. Darüber hinaus können Glinide, wie Sulfonylharnstoffe, zu Gewichtszunahme und gastrointestinalen Beschwerden wie Bauchschmerzen, Übelkeit und Durchfall führen. Aufgrund des Fehlens von Nachweisen für ihren therapeutischen Nutzen werden Glinide derzeit nur in gerechtfertigten Ausnahmefällen zur Behandlung von Typ-2-Diabetes eingesetzt.
DPP-4-Inhibitoren
Diese umfassen Substanzen wie Saxagliptin, Sitagliptin, Vildagliptin, und Empagliflozin+Linagliptin. Die Verwendung von DPP-4 (Dipeptidyl-Peptidase-4) Inhibitoren hemmt das DPP-4-Enzym im Blut. Dies verlangsamt den Abbau bestimmter Darmhormone im Blut, die die Insulinfreisetzung stimulieren. Infolgedessen sinken die Blutzuckerspiegel nach einer Mahlzeit, jedoch nicht auf nüchternen Magen. Sie reduzieren auch die Zuckerproduktion in der Leber. Bei Monotherapie ist das Risiko einer Hypoglykämie gering.
Darüber hinaus gibt es keine bekannten Hinweise auf Gewichtszunahme oder verminderte Wirkung bei langfristiger Anwendung. Verfügbare Studien bis 2022 konnten bisher nicht beweisen, ob sie Komorbiditäten und sekundäre Erkrankungen im Zusammenhang mit Diabetes verhindern können.
DPP-4-Inhibitoren können mit anderen antidiabetischen Medikamenten kombiniert werden, und feste Kombinationsdosen von Empagliflozin und Linagliptin-Tabletten (z.B. Glyxambi und Sitagliptin in einer einzigen Tablette) sind ebenfalls verfügbar. Beispiele für typische Glyxambi-Nebenwirkungen sind Atemwegs- und Harnwegsinfektionen, gastrointestinalen Beschwerden und Symptomen von Erschöpfung, Hautausschlag, Kopfschmerzen und Schwindel, Sinusitis, gastrointestinalen Störungen und/oder Pankreatitis.
SGLT2-Inhibitoren
Diese umfassen Substanzen wie Dapagliflozin, Empagliflozin, Ertugliflozin und Canagliflozin. SGLT2 (Natrium-Glukose-Cotransporter 2) Inhibitoren senken den Blutzuckerspiegel, indem sie das SGLT2-Enzym in den Nieren blockieren. Ohne das Enzym gelangt weniger Zucker (Glukose) aus den Nieren ins Blut, und mehr Glukose wird über die Nieren mit dem Urin ausgeschieden. Der Blutzuckerspiegel sinkt.
Durch “Kalorienausscheidung” verringert sich auch das Körpergewicht. Darüber hinaus kann auch der Blutdruck sinken. Mehrere Endpunktstudien haben außerdem gezeigt, dass einige Medikamente aus der Klasse der SGLT2-Inhibitoren einen positiven Einfluss auf den Verlauf von Nierenerkrankungen (Nephropathie) und Herzinsuffizienz haben und vor vorzeitiger Sterblichkeit schützen können, zudem das Risiko von Herzinfarkten und Tod bei Patienten mit Typ-2-Diabetes und vorheriger Herz-Kreislauf-Erkrankung erheblich reduzieren (hohe bis moderate Evidenz).
SGLT2-Inhibitoren erhöhen nicht das Risiko für Hypoglykämie bei Monotherapie. Mögliche Nebenwirkungen sind Harnwegs- und Geschlechtsinfektionen, Flüssigkeitsverlust, Hautausschläge und Juckreiz, Schwindel, Verstopfung und/oder Übelkeit, erhöhte Durstempfindung und/oder häufiges Urinieren sowie diabetische Ketoazidose.
GFP-1-Rezeptoragonisten
Diese umfassen Substanzen wie Dulaglutide, Exenatide, Liraglutide, Ssemaglutide, Lixisenatide und Albiglutide. Das Akronym GFP-1 steht für “glukagonähnliches Peptid-1” und beschreibt ein Protein, das eines der Darmhormone ist. GTP-1 wird als Reaktion auf die Nahrungsaufnahme freigesetzt und ist an der Kontrolle des Zuckerstoffwechsels beteiligt. Es fördert die Produktion von Insulin durch die Bauchspeicheldrüse und unterdrückt gleichzeitig das Hormon Glukagon, einen Insulinantagonisten. GFP-1-Rezeptoragonisten ahmen die Wirkung des Darmhormons GFP-1 nach. In diesem Fall stellt sich das Sättigungsgefühl früher ein, und eine Person verliert Gewicht.
Im Gegensatz zu den anderen oben aufgeführten Substanzklassen müssen die meisten der GFP-1-Rezeptoragonisten heutzutage immer noch subkutan injiziert werden, d.h. in das subkutane Fettgewebe. Patienten können dies einmal oder zweimal am Tag oder einmal pro Woche selbst durchführen.
Diese Substanzen tragen insbesondere zur Gewichtsreduktion bei. Aktuelle Endpunktstudien zeigen, dass einige GTP-1-Rezeptoragonisten auch das Risiko von Herz-Kreislauf-Erkrankungen (CVD) und Nierenerkrankungen (Nephropathie) sowie vorzeitiger Mortalität reduzieren können, insbesondere bei Menschen mit bestehender Herzkrankheit (hohe bis moderate Evidenz).
Gastrointestinale Beschwerden wie Übelkeit und Blähungen sind häufig, verschwinden jedoch oft während der Behandlung. Zu den anderen typischen Nebenwirkungen gehören beispielsweise Hautausschläge, Kopfschmerzen, Schwindel, Müdigkeit, Entzündungen der Nase und des Rachens und/oder der Gallenblase sowie erhöhte Enzymwerte, erhöhte Herzfrequenz und/oder Herzrhythmusstörungen.
Glyxambi und die pharmakologischen Eigenschaften des Medikaments
Bestätigte hypoglykämische Ereignisse – GLYXAMBI 10 mg/5 mg und GLYXAMBI 25 mg/5 mg.
| Studie 1275.1 (Zusatz zu Metformin) | |||||
| GLYXAMBI 10mg/5mg |
GLYXAMBI 25mg/5mg |
Empagliflozin 10mg |
Empagliflozin 25mg |
Linagliptin 5mg |
|
| Anzahl der analysierten Patienten, N (%) Patienten mit Endpunkt, N (%) |
136(100.0) 3 (2.2) |
137(100.0) 5 (3.6) |
141 (100.0) 2 (1.4) |
141 (100.0) 5 (3.5) |
132(100.0) 3 (2.3) |
| Studie 1275.1 (Behandlung naiv) | |||||
| GLYXAMBI 10mg/5mg |
GLYXAMBI 25mg/5mg |
Empagliflozin 10mg |
Empagliflozin 25mg |
Linagliptin 5mg |
|
| Anzahl der analysierten Patienten, N (%) Patienten mit Endpunkt, N (%) |
136(100.0) 0 (0.0) |
136 (100.0) 0 (0.0) |
135(100.0) 4 (3.0) |
135 (100.0) 1 (0.7) |
135 (100.0) 1 (0.7) |
| Studie 1275.9 (Zusatz zu Metformin + Linagliptin 5 mg) | |||||
| Empagliflozin 10mg | Empagliflozin 25mg | Placebo | |||
| Anzahl der analysierten Patienten, N (%) Patienten mit Endpunkt, N (%) |
112 (100.0) 0 (0.0) |
110 (100.0) 3 (2.7) |
110 (100.0) 1 (0.9) |
||
| Studie 1275.10 (Zusatz zu Metformin + Empagliflozin) | |||||
| Metformin + Empagliflozin 10 mg | Metformin + Empagliflozin 25 mg | ||||
| Linagliptin 5 mg | Placebo | Linagliptin 5 mg | Placebo | ||
| Anzahl der analysierten Patienten, N (%) Patienten mit Endpunkt, N (%) |
126 (100.0) 0 (0.0) |
128(100.0) 0 (0.0) |
112 (100.0) 0 (0.0) |
112 (100.0) 3 (2-7) |
|
Eine strenge Diät und Bewegung werden normalerweise mit der Behandlung von Diabetes verschrieben. Dies liegt daran, dass Lebensstiländerungen dazu führen, das Risiko von Komplikationen zu vermeiden. Wenn das gesamte Set von Empfehlungen nicht hilft, verschreibt der Arzt Medikamente, die den Einsatz von Arzneimitteln beinhalten, die speziell zur Behandlung von Typ-2-Diabetes verwendet werden. Aber wieder sollten Sie bedenken, dass sie nur in Kombination mit Bewegung und Diättherapie wirken können. Es wird nicht empfohlen, sie zur Behandlung von Typ-1-Diabetes zu verwenden.
Der Wirkstoff Linagliptin wurde 2010 entdeckt, und klinische Studien haben gezeigt, dass auf ihm basierende Medikamente die Blutzuckerspiegel signifikant senken können. Es ist beteiligt an der Aufrechterhaltung des Glukosespiegels auf normalen Werten. Als dieser Wirkstoff als Monopräparat verwendet wurde, stellte sich heraus, dass seine Wirksamkeit nicht schlechter ist als in Kombination mit anderen Medikamenten zur Behandlung von Diabetes. Medikamente auf Glyxambi-Basis sind ebenfalls in der Lage, den Nüchternblutzuckerspiegel zu senken und werden besonders häufig verwendet.
Dieses Medikament wurde umfangreich an Freiwilligen und Patienten mit Typ-2-Diabetes untersucht und verwendet. Die Wirksamkeit wurde nach der ersten Behandlungswoche erreicht, die maximale Konzentration eineinhalb Stunden nach der Einnahme.
Gegenanzeigen und Nebenwirkungen
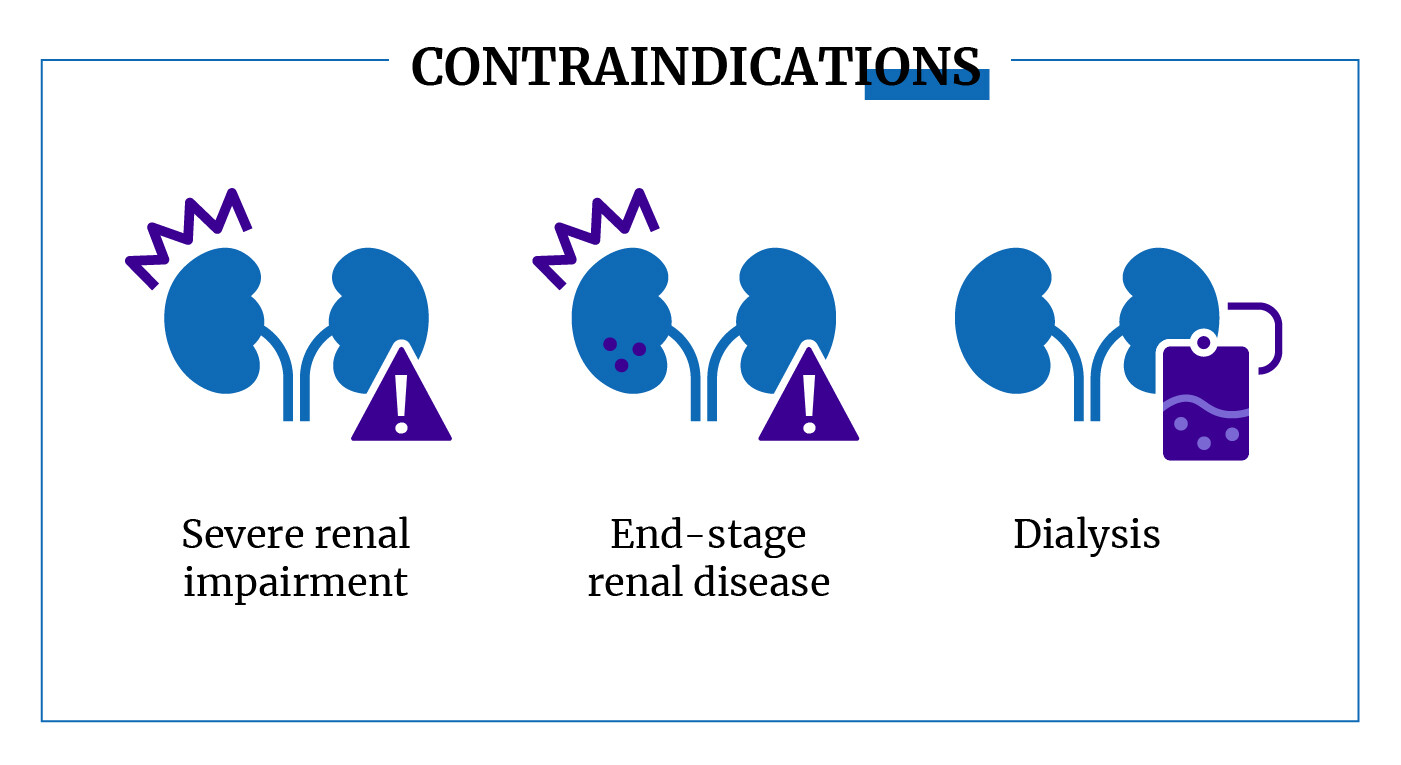
Wir möchten Sie darauf hinweisen, dass solche Medikamente strikt von einem Endokrinologen verschrieben werden. Das Medikament wird unter Berücksichtigung des klinischen Bildes des Patienten ausgewählt: Alter, Schwere des Empfindens, Diagnose, begleitende chronische Pathologien, Blutzuckerspiegel und weitere Daten. Die Arzneimittelklasse Glyxambi ist bei einer Vielzahl von Patienten kontraindiziert, in erster Linie sollte es nicht eingenommen werden, wenn bei Ihnen Typ-1-Diabetes diagnostiziert wurde, auch nicht während der Schwangerschaft, Stillzeit, bei Kindern unter 18 Jahren, bei Überempfindlichkeit gegen Bestandteile; Vorsicht ist geboten bei Patienten mit Pankreatitis, älteren Menschen im Alter von 80 Jahren und bei gleichzeitiger Einnahme anderer Medikamente.
Das Medikament verursacht auch unerwünschte Reaktionen, obwohl alle von ihnen vorübergehend sind und praktisch keine Absetzung der Behandlung erfordern. Aber wenn Sie sich dennoch unwohl mit unerwünschten Reaktionen fühlen, sagen Sie es Ihrem Arzt. Die Glyxambi-Dosierung könnte möglicherweise falsch gewählt sein, oder das Medikament ist nicht für Sie geeignet, dann wird Ihr Arzt ein anderes Medikament verschreiben.
Eine der schwerwiegendsten und häufigsten Folgen von Diabetes mellitus ist die beeinträchtigte Nierenfunktion – Nephropathie mit sich entwickelndem Nierenversagen. In gewissem Maße tritt diese Komplikation bei 40% der Diabetiker auf, normalerweise beginnt sie asymptomatisch.
Lebererkrankungen, insbesondere fette Hepatose, sind ebenfalls nicht selten bei diabeteischen Patienten. In diesem Fall ist Glyxambi das einzige DPP4-Hemmer-Medikament, dessen Gebrauch laut Anleitung ohne Einschränkungen erlaubt ist. Dies gilt insbesondere für ältere Patienten mit einem hohen Risiko für Hypoglykämie.
Wenn Sie mit der Einnahme von Glyxambi beginnen, können Sie erwarten, dass das glykiertem Hämoglobin um etwa 0,7% sinkt. In Kombination mit Glyxambi sind die Ergebnisse besser – etwa 0,95%. Rückmeldungen von Ärzten deuten darauf hin, dass das Medikament bei Patienten mit neu diagnostiziertem Diabetes und bei Personen mit einer Krankheitsgeschichte von mehr als 5 Jahren ebenso wirksam ist. Studien, die über einen Zeitraum von 2 Jahren durchgeführt wurden, haben bewiesen, dass die Wirksamkeit des Medikaments Glyxambi im Laufe der Zeit nicht abnimmt.
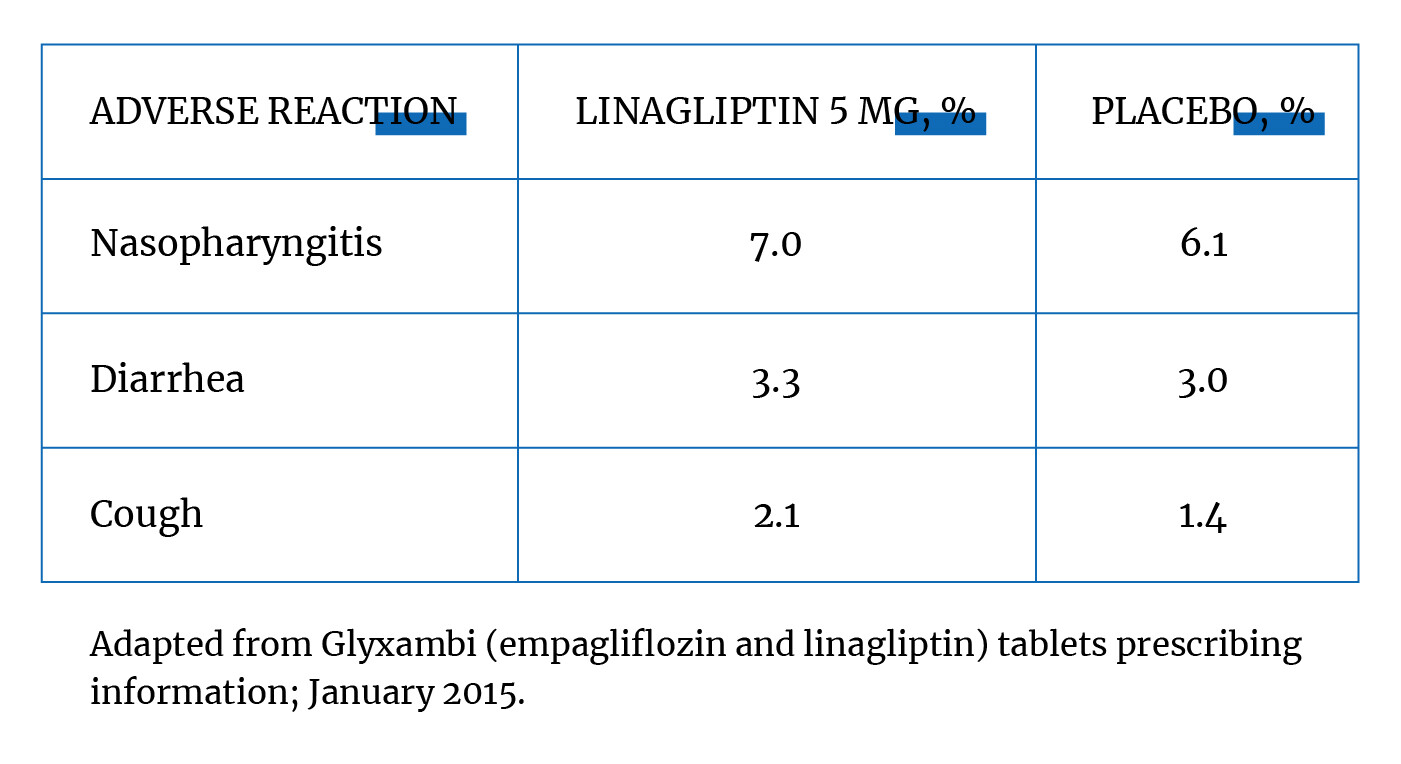
Nach der Anwendung von Glyxambi kann es zu milden bis schweren Nebenwirkungen kommen, die von Kopfschmerzen bis zu Angstzuständen reichen. Bei der Verwendung von Glyxambi sollten Sie die vollständige Liste der Nebenwirkungen dieses Medikaments lesen.
Gegenanzeigen für das Medikament Glyxambi sind Krankheiten, bei denen die Einnahme des Medikaments verboten ist. Es können auch unerwünschte Auswirkungen auf den Körper auftreten, wenn Glyxambi in Mengen eingenommen wird, die nicht in der Anleitung verschrieben sind. Bei Symptomen einer Überdosierung sollte ein Rettungsdienst gerufen werden.
Lagerung und Transport von Glyxambi
Das Arzneimittel sollte außerhalb der Reichweite von Kindern in der originalen Verpackung aufbewahrt werden. Der Temperaturbereich für die Lagerung beträgt 25 Grad Celsius. Lagern Sie bei 25 C an einem sicheren Ort außerhalb der Reichweite von Kindern.
Häufig gestellte Fragen
Was ist Glyxambi?
Glyxambi ist eine Behandlung für Typ-2-Diabetes. Es wird als Nahrungsergänzungsmittel verwendet.
Wofür Wird Glyxambi Verwendet?
Die Standarddosis von Glyxambi beträgt 10 mg pro Tag, kombiniert mit 5 mg Empagliflozin am Morgen, unabhängig von der Ernährung. Wenn der Körper das Medikament gut verträgt, wird die Dosis von Glyxambi auf 25 mg erhöht.
Welche Nebenwirkungen Kann Glyxambi Verursachen?
- Obere Atemwegserkrankungen;
- Infektion der Harnwege;
- osmotische Diurese;
- Dyslipidämie;
- Übelkeitsanfälle;
- Hautausschläge;
- genitaler Pilz.
Dieses Medikament kann online bestellt werden, und es wird von einem der großen Zustelldienste in Deutschland geliefert, wie DHL, Hermes, DPD, UPS, GLS oder FedEx.
Zusätzliche Informationen zu diesem Medikament finden Sie hier. Die Informationen werden vom Bundesinstitut für Arzneimittel und Medizinprodukte, BfArM bereitgestellt.

























