- Insulinmanagement bei Typ-2-Diabetes mellitus
- Wann sollte Insulin bei Typ-2-Diabetes eingenommen werden?
- Warum wird Insulin für eine Person mit Typ-2-Diabetes notwendig?
- Das Starten eines Insulins bei Typ-2-Diabetes
- Insulinregime, die von den belgischen Gesundheitsbehörden empfohlen werden
- Wichtige Insulin-Grundlagen
- Schlussfolgerungen zum Beginn der Insulintherapie bei Typ-2-Diabetes
- FAQ
Diabetes ist eine degenerative Erkrankung, und der Körper benötigt möglicherweise Insulin-Injektionen, um die abnehmende Insulinproduktion der Bauchspeicheldrüse auszugleichen. Wenn Ernährung, Gewichtsreduktion, körperliche Aktivität und Diabetes-Medikamente die gewünschten Blutzuckerwerte (Zucker) eines Patienten nicht erreichen, kann es sein, dass sie mit Insulin bei Typ-2-Diabetes beginnen müssen. Finden Sie heraus, wann es Zeit ist, Insulin bei Typ-2-Diabetes zu nehmen.
Insulinmanagement bei Typ-2-Diabetes mellitus
Die zunehmende Krankheitsinzidenz und die begrenzten Gesundheitsressourcen erfordern, dass die Behandlung von Hypoglykämie einfach und effizient ist. Diabetes ist eine schleichende Krankheit, und Patienten benötigen möglicherweise Insulin, um die glykämische Kontrolle aufrechtzuerhalten. Zu verstehen, wann und wie die Behandlung in der Primärversorgung eingeleitet werden sollte, ist entscheidend für eine effektive Therapie.
Im Jahr 2022 wurde bei etwa 7,1% der belgischen Bevölkerung Diabetes diagnostiziert, während Schätzungen darauf hindeuten, dass die tatsächliche Prävalenz, einschließlich unentdeckter Fälle, bei etwa 10% liegen könnte. Dies deutet darauf hin, dass mehr als ein Drittel der Menschen mit Diabetes sich ihrer Erkrankung möglicherweise nicht bewusst ist.
Exzessive Blutzuckerschwankungen (BG), gemäß den Personen mit insulinabhängigem Diabetes mellitus (IDDM) und ihren Gesundheitsdienstleistern, sind durch wechselnde Stimmungen und ungewöhnliches emotionales Verhalten sowie einige körperliche Symptome gekennzeichnet.
Es ist ungewöhnlich, dass ein frisch diagnostizierter Patient eine Insulintherapie benötigt. Dies sollte in Erwägung gezogen werden, wenn es zu signifikanter Gewichtsabnahme, schweren Hypoglykämiesymptomen oder erheblicher Ketonurie kommt. Die meisten dieser Personen können wieder auf orale Medikamente umgestellt werden, wenn eine glykämische Kontrolle erreicht wurde und eine gewisse Aktivität der Pankreaszellen wiederhergestellt ist.
Wann sollte Insulin bei Typ-2-Diabetes eingenommen werden?
Bei Personen mit Typ-2-Diabetes mit einem anfänglichen A1C-Wert von mehr als 9%, oder wenn der Diabetes trotz effektiver oraler glykämischer Medikamente unkontrolliert ist, ist es der richtige Zeitpunkt, Insulin bei Typ-2-Diabetes zu verwenden. Insulin kann alleine oder in Kombination mit anderen oralen Medikamenten wie Metformin (Glucophage) eingenommen werden.
Dieser Vorschlag, wann ein Patient Insulin bei Typ-2-Diabetes einnehmen sollte, basiert auf Expertenmeinungen und nicht auf den Ergebnissen randomisierter kontrollierter Studien, die verschiedene Behandlungen bei Patienten mit einem ursprünglichen A1C-Wert von über 9 % vergleichen.
Insulin zur kurzfristigen Blutzuckerkontrolle
Die kurzfristige intensive Insulintherapie (SIIT) wurde kürzlich vorgeschlagen, um neu diagnostiziertes T2DM zu behandeln, um Glukotoxizität zu entfernen, überschüssige Betazellen (Beta-Zellen-Ruhe-Effekt) zu verringern, verbleibende Betazellen und die Insulinempfindlichkeit zu erhalten.
Insulin zur Langzeitkontrolle des Blutzuckers
Lang wirkendes, ultra-lang wirkendes oder intermediär wirkendes Insulin unterstützt die Nutzung von Glukose im Körper und ist eine präventive Methode, um zu hohe Blutzuckerspiegel zu verhindern.
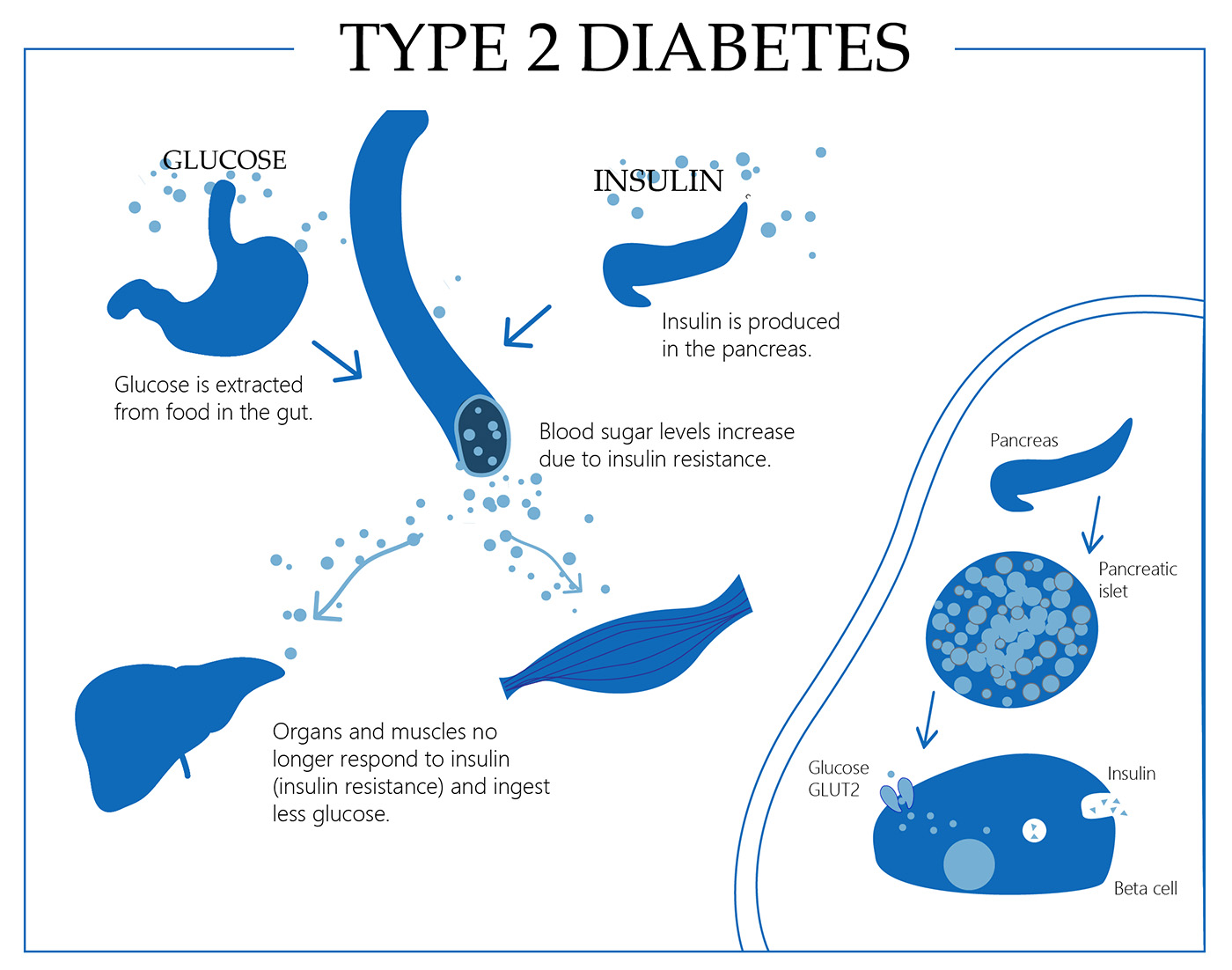
Warum wird Insulin für eine Person mit Typ-2-Diabetes notwendig?
Wann ist der Zeitpunkt, an dem Insulin bei Typ-2-Diabetes verschrieben werden sollte? Patienten, die an dieser Krankheit leiden, benötigen möglicherweise Insulin, wenn ihre Ernährung, Gewichtsreduktion, Bewegung und Diabetesmedikamente nicht mit den normalen Glukose (Zucker)-Werten übereinstimmen.
Diabetes ist eine degenerative Erkrankung. Insulinresistenz tritt auf, wenn Ihre Muskeln, Fett- und Leberzellen nicht effektiv auf Insulin reagieren und Glukose nicht effizient aus Ihrem Blutkreislauf aufnehmen können. Infolgedessen produziert Ihre Bauchspeicheldrüse zusätzliches Insulin, um den Glukosetransport in Ihre Zellen zu unterstützen. Außerdem steigt der Cholesterinspiegel.
Das Einsetzen von Insulin bei Typ-2-Diabetes kann als Unterstützung dienen oder die anti-diabetischen Medikamente vollständig ersetzen. Unabhängig von der Therapie sind Verhaltensweisen im Lebensstil (Ernährung, Bewegung und Stressbewältigung) entscheidend für die Kontrolle von Diabetes.
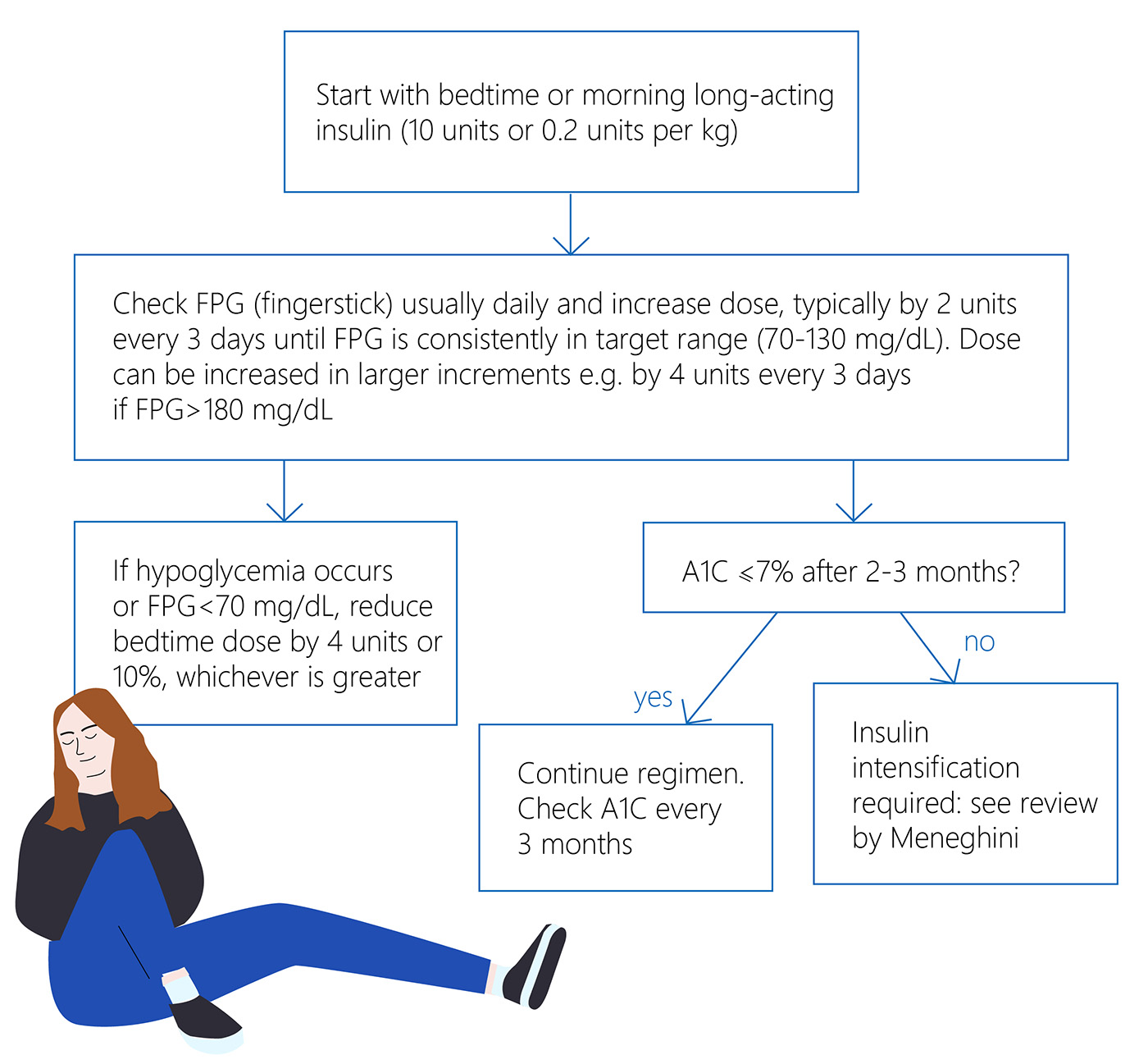
Das Starten eines Insulins bei Typ-2-Diabetes
Sie könnten besorgt sein, wenn Sie nicht wissen, wann und wie viel Insulin Ihre Typ-2-Diabetes benötigt. Die Aufrechterhaltung Ihrer Blutzuckerwerte im gewünschten Bereich erfordert einige Anstrengungen, wie eine nahrhafte Ernährung, Bewegung und die Einnahme Ihrer Medikamente und Insuline wie angewiesen. Wann sollten Sie also Insulin für Typ-2-Diabetes einnehmen?
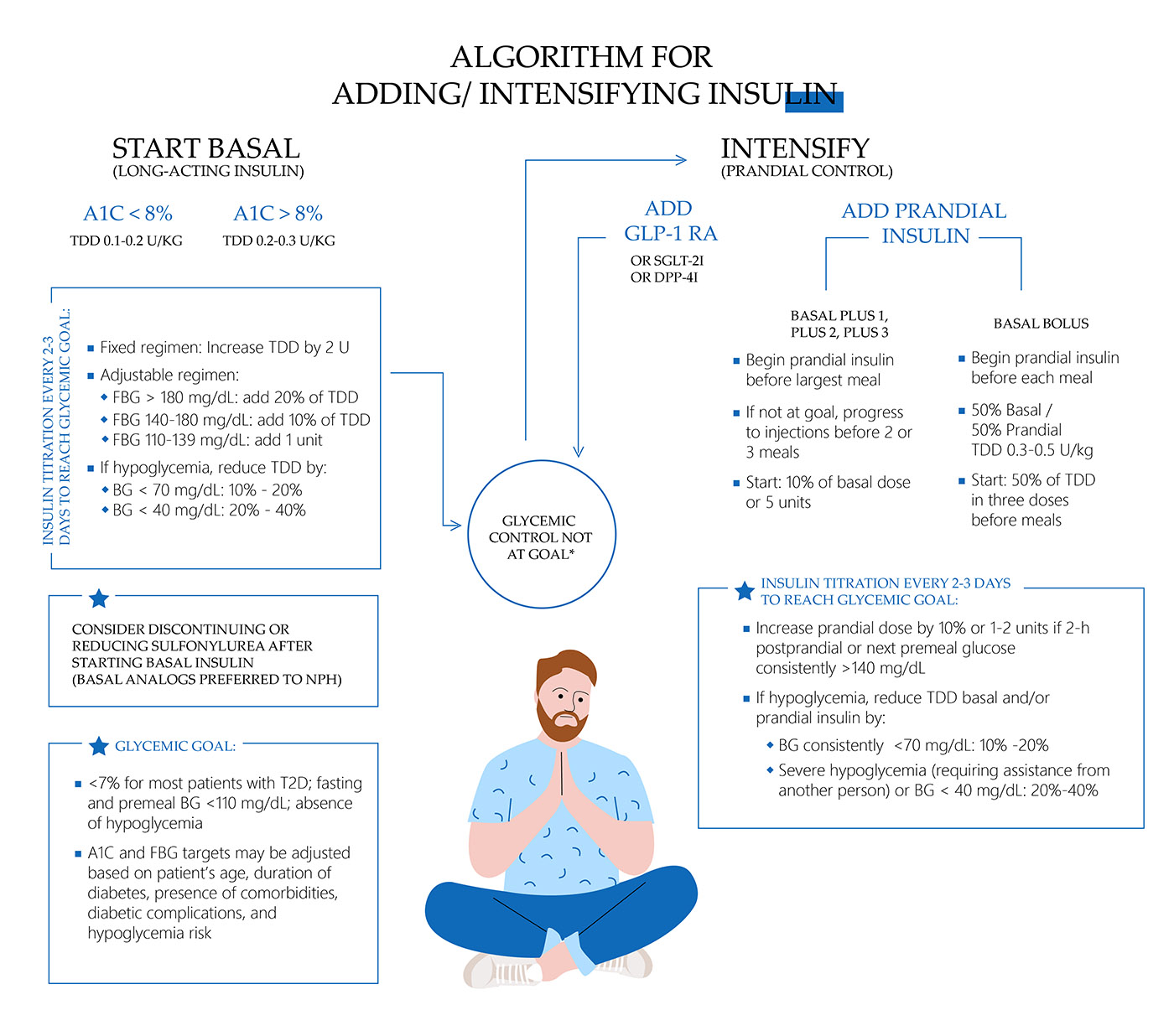
Die richtige Art von Insulin wählen
Die fünf Arten von Insulin sind wie folgt: schnell wirkendes Insulin, kurz wirkendes Insulin, intermediär wirkendes Insulin, Mischinsulin und lang wirkendes Insulin. Menschen benötigen häufig sowohl schnell wirkendes als auch lang wirkendes Insulin. Jeder Mensch ist einzigartig und benötigt eine fantastische Kombination von Typen.
Wie Viele Injektionen Muss Ich Jeden Tag Nehmen?
Diabetesmedikamente können oft aufhören zu wirken. Daher wäre der Beginn einer Insulinbehandlung bei Typ-2-Diabetes zwei Injektionen von zwei verschiedenen Arten von Insulin jeden Tag. Es kann auch zu drei oder vier Insulin-Injektionen pro Tag übergehen.
Das Injizieren Lernen
Ihr Arzt oder ein anderer Vertreter Ihres medizinischen Teams kann Ihnen beibringen, wie man Insulin richtig injiziert. Insulin sollte in das Fett direkt unter der Haut injiziert werden, nicht in den Muskel. Das hilft, unterschiedliche Absorptionsraten während des Injizierens zu verhindern. Injektionen werden normalerweise an den folgenden Stellen verabreicht: Bauch, Oberschenkel, Gesäß und Oberarme.
Insulin sollte nicht innerhalb von zwei Zoll um Ihren Bauchnabel injiziert werden, da Ihr Körper es nicht so effektiv aufnehmen wird. Um Hautverdickungen durch ständige Insulinexposition zu vermeiden, sollten Sie den Injektionsort wechseln.
Blutzucker-Messung
Besprechen Sie Ihre Zucker-Testroutine mit Ihrem Arzt, zertifizierten Diabetes-Ausbilder und anderen Mitgliedern Ihres Gesundheitsteams, einschließlich was Sie tun sollten, wenn Sie zu Hause, in der Schule oder im Urlaub sind. Wenn Sie zum ersten Mal mit der Einnahme von Insulin beginnen, können sie Sie auffordern, Ihren Blutzucker häufiger zu überprüfen, um sicherzustellen, dass Sie im gewünschten Bereich liegen.
Verwendung von Insulin mit oralen Medikamenten
Viele Menschen fragen sich, ob es klug ist, ihre oralen Medikamente weiterhin einzunehmen, nachdem sie mit Insulin begonnen haben. Viele Studien haben gezeigt, dass Patienten, die orale Medikamente und Insulin nehmen, eine bessere Glukosekontrolle haben als diejenigen, die nur langwirkendes Insulin verwenden.
Die Fortsetzung von metformin während der Insulin-Einleitung kann beispielsweise helfen, die Gewichtszunahme zu minimieren, die oft im ersten Jahr der Insulintherapie auftritt. Sulfonylharnstoff-Medikamente, wie glyburide und glipizide, können helfen, hohe Glukosespiegel nach den Mahlzeiten zu senken, und sind am hilfreichsten, wenn sie mit einer Einzel-Dosis von langwirkendem Insulin kombiniert werden.
Insulinregime, die von den belgischen Gesundheitsbehörden empfohlen werden
Die belgischen Gesundheitsbehörden empfehlen verschiedene Insulinregime, abhängig von den individuellen Bedürfnissen und Bedingungen der T2D-Patienten. Häufig verschriebene Regime umfassen:
- Basal-Bolus-Regime: Dies umfasst ein lang wirkendes Insulin (basal), das einmal täglich eingenommen wird, und ein schnell wirkendes Insulin (bolus), das vor den Mahlzeiten eingenommen wird, um postprandiale Blutzuckeranstiege zu verwalten.
- Feste Kombinationstherapie: Einige Patienten verwenden möglicherweise vorgefertigte Insulinformulierungen, die sowohl lang wirkende als auch kurz wirkende Insuline in einer Injektion kombinieren.
- Anpassung basierend auf Blutzuckerwerten: Patienten werden oft angewiesen, ihre Dosen des schnell wirkenden Insulins basierend auf ihren Blutzuckerwerten vor den Mahlzeiten anzupassen, wobei eine strukturierte Berechnung basierend auf ihren aktuellen Werten erfolgt.
Die Implementierung strukturierter Pflegeprogramme und Diabetesbildung wird hervorgehoben, um das Gesamtmanagement und die Ergebnisse für T2D-Patienten in Belgien zu verbessern. Diese Programme zielen darauf ab, sicherzustellen, dass die Patienten umfassende Unterstützung erhalten, einschließlich diätetischer Beratung, Trainingsplänen und regelmäßiger Überwachung ihres Zustands.
Wichtige Insulin-Grundlagen
Wann beginnen Sie mit Insulinspritzen bei Typ-2-Diabetes? Um diese Frage genau zu beantworten, müssen Sie die grundlegenden Informationen über die Insulinbehandlung kennen.
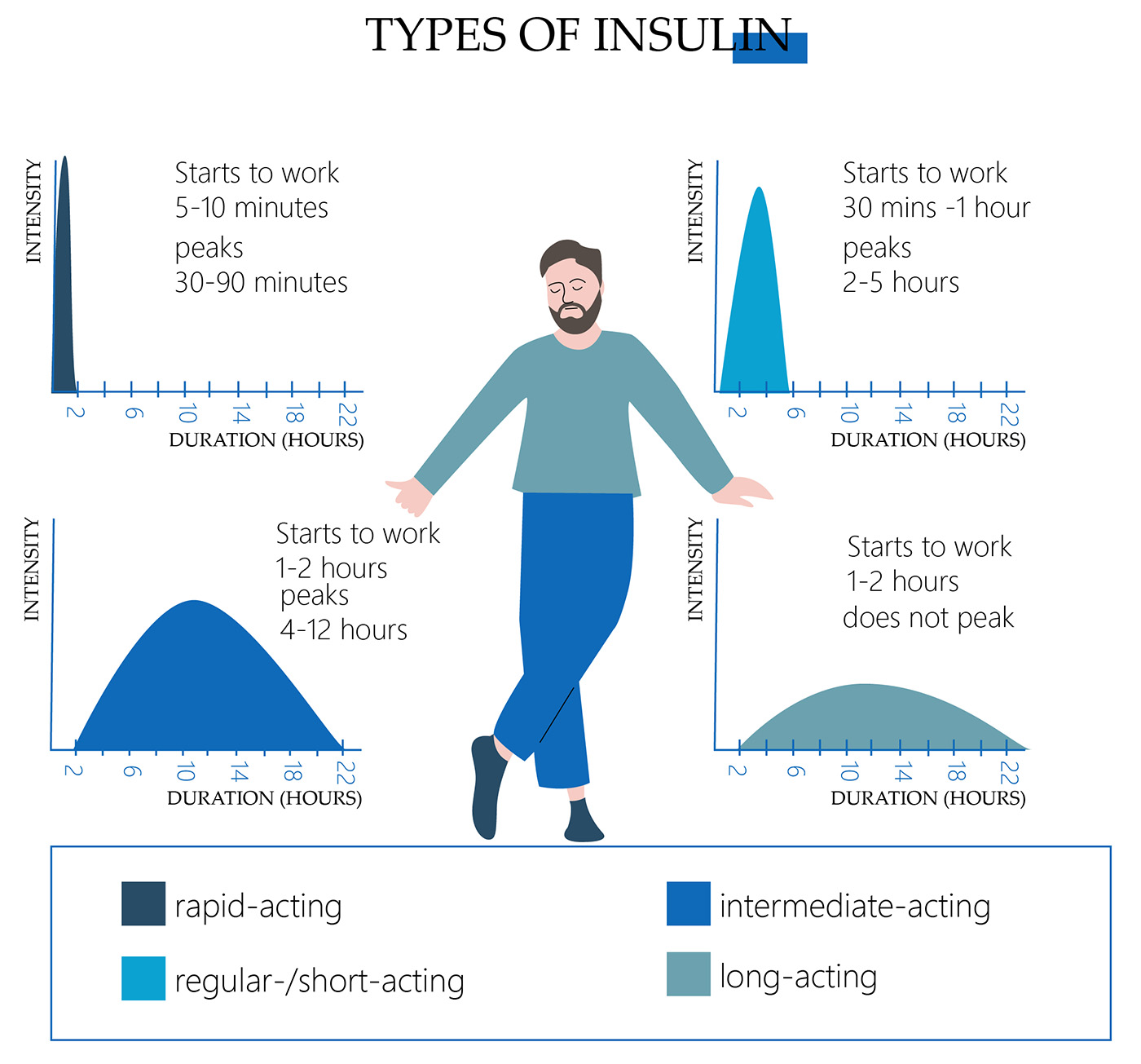
Dosierung und Typ
Wenn Sie Insulininjektionen für Typ-2-Diabetes verabreichen müssen, müssen Sie die Dosierung und den Typ der Behandlung kennen. Die Insulinarten sind wie folgt:
- Schnell wirkend. Da es über 24 Stunden oder länger wirkt, wird es häufig als Basisinsulin bezeichnet. Es wird normalerweise einmal täglich zur gleichen Zeit eingenommen.
- Regulär oder kurz wirkend. Es hat einen Wirkbeginn von einer halben bis zu einer Stunde, einen Wirkmaximum von zwei bis vier Stunden und eine Wirkungsdauer von sechs bis acht Stunden. Je höher die reguläre Dosis, desto früher beginnt die Wirkung, jedoch dauert es länger, bis die maximale Wirksamkeit erreicht ist und die Wirkung anhält.
- mittel-lang wirkend. Es wird langsamer aufgenommen und hat eine längere Halbwertszeit und wird verwendet, um den Zuckerspiegel über Nacht beim Fasten und zwischen den Mahlzeiten zu regulieren.
- lang wirkend. Es wird allmählich aufgenommen, hat eine niedrige Spitzenwirkung und einen stabilen Plateaueffekt, der den Großteil des Tages anhält und wird verwendet, um den Zuckerspiegel über Nacht beim Fasten und zwischen den Mahlzeiten zu regulieren.
- vor-mischung. Der Vorteil von vor-mischtem Insulin ist, dass es sowohl schnell wirkendes als auch lang wirkendes Insulin enthält. Es ist nicht notwendig, das Insulin zu mischen, und es ist nur eine Injektion erforderlich.
Selbsttest
Diabetespatienten sollten regelmäßig ihre Glukosespiegel überprüfen lassen. Die Mehrheit der Personen mit der Krankheit ist es gewöhnt, Blutzuckertests als Teil ihrer alltäglichen Routine durchzuführen.
Ein einfacher Bluttest ist eine der häufigsten Methoden, um Glukose zu Hause zu testen. Ein Fingerstich, oft mit einer kleinen Nadel, die als Lanzette bekannt ist, erzeugt einen Tropfen, der auf einen Teststreifen platziert wird. Der Streifen wird dann in ein Gerät eingeführt, das die Zuckerspiegel überwacht. Es kann Ihnen in der Regel in weniger als 20 Sekunden eine Anzeige liefern.
Selbsttest für Blutzuckerspiegel
In Belgien sind mehrere Selbsttestmöglichkeiten zur Überwachung der Blutzuckerwerte verfügbar:
- Glucometer: Geräte, die den Blutzuckerspiegel aus einer kleinen Blutprobe messen.
- Kontinuierliche Glukosemonitore (CGMs): Diese Geräte liefern in Echtzeit Glukosemessungen und Trends über den Tag und die Nacht.
- Smartphone-Apps: Viele Patienten verwenden Apps, die mit Glucometern oder CGMs verbunden sind, um ihre Blutzuckerwerte zu verfolgen und ihr Diabetes effektiver zu managen.
Hypoglykämie
Hypoglykämie tritt auf, wenn Ihr Blutzuckerspiegel (Glukose) niedriger als gewöhnlich ist. Glukose ist die wichtigste Energiequelle in Ihrem Körper, und die Kontrolle des Blutzuckerspiegels steht im Mittelpunkt jeder diabetischen Behandlungsstrategie. Dies geschieht bei Diabetikern, wenn es eine Diskrepanz zwischen ihrer Medikation, Ernährung und/oder Aktivität gibt. Besonders Diabetesmedikamente wie Insulin und Sulfonylharnstoffe sind die häufigste Ursache für Hypoglykämie.
Die Symptome einer Hypoglykämie sind:
- Schwitzen, Müdigkeit und Schwindel;
- zittern oder sich schwach fühlen;
- ein hämmernder oder schneller Puls (Palpitationen);
- leicht reizbar, emotional, besorgt oder gereizt sein;
- blasser werden.
Behandlungsteam
Der erste Schritt, bevor Sie mit Insulin beginnen, ist eine enge Zusammenarbeit mit Ihrem Gesundheitsteam. Sie werden Ihre Sorgen ansprechen und alle Ihre Fragen zur Bedeutung der genauen Einnahme Ihres Insulins beantworten. Kommunizieren Sie immer offen mit Ihrem Arzt über alle Bereiche Ihrer Diabetesbehandlung und Ihrer allgemeinen Gesundheit.
Schlussfolgerungen zum Beginn der Insulintherapie bei Typ-2-Diabetes
Jetzt wissen Sie, wann Patienten mit Typ-2-Diabetes Insulinspritzen benötigen. Glukoseprobleme sind, wie viele medizinische Erkrankungen, einfacher zu behandeln, bevor sie zu schwerwiegend werden. Gesunde Glukosespiegel sind ein entscheidender Bestandteil, um den Körper reibungslos am Laufen zu halten. Es ist wichtig, die grundlegenden Informationen darüber zu kennen, wie man Insulin-Injektionen bei Typ-2-Diabetes beginnt.
Diabetespatienten haben Schwierigkeiten, gesunde und stabile Glukosespiegel aufrechtzuerhalten. Eine Therapie kann von Vorteil sein. Diabetespatienten sollten auch ihre Glukosespiegel im Auge behalten, da die Krankheit das Risiko von glukosebezogenen medizinischen Problemen und Folgen erhöht.
FAQ
Um die wichtigsten Punkte zusammenzufassen, lassen Sie uns die Hauptfragen im Zusammenhang mit Typ-2-Diabetes und der Insulinbehandlung durchgehen.
Wann beginnen Sie mit Insulin bei Typ-2-Diabetes?
Viele Patienten mit Typ-2-Diabetes können ihre Blutzuckerspiegel mit Ernährungsumstellungen und oralen Lösungen kontrollieren. Wenn diese Therapien nicht helfen, die Zuckerwerte zu regulieren, benötigen Personen mit der Krankheit möglicherweise Insulin, um es zu kontrollieren.
Wie beginnen Sie mit Insulin bei Typ-2-Diabetes?
Ihr Lebensstil, Gesundheitsbedürfnisse und Versicherungsschutz werden den Typ der Insulin-Injektion, den Sie nehmen, beeinflussen. Ihr Arzt oder Diabetikerpädagoge wird Ihnen zeigen, wie Sie sich selbst injizieren.
Wie nimmt man Insulin bei Typ 2 Diabetes?
Sie können Insulin nicht oral einnehmen. Insulin kann unter die Haut im ganzen Körper injiziert werden, einschließlich Oberschenkel, Gesäß, Oberarme und Bauch.


























